|
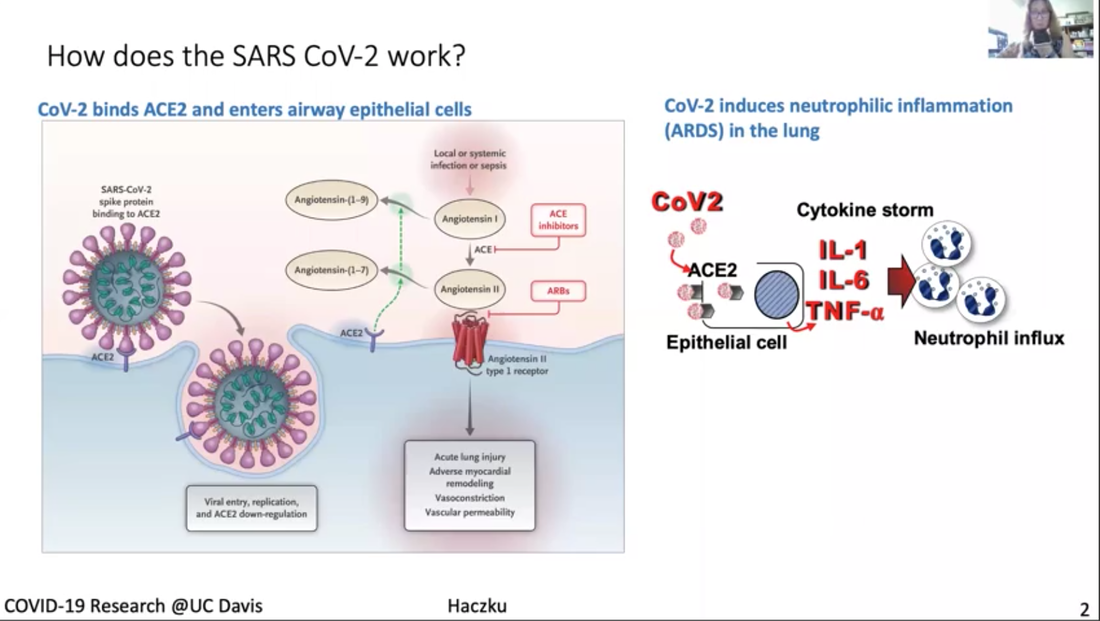
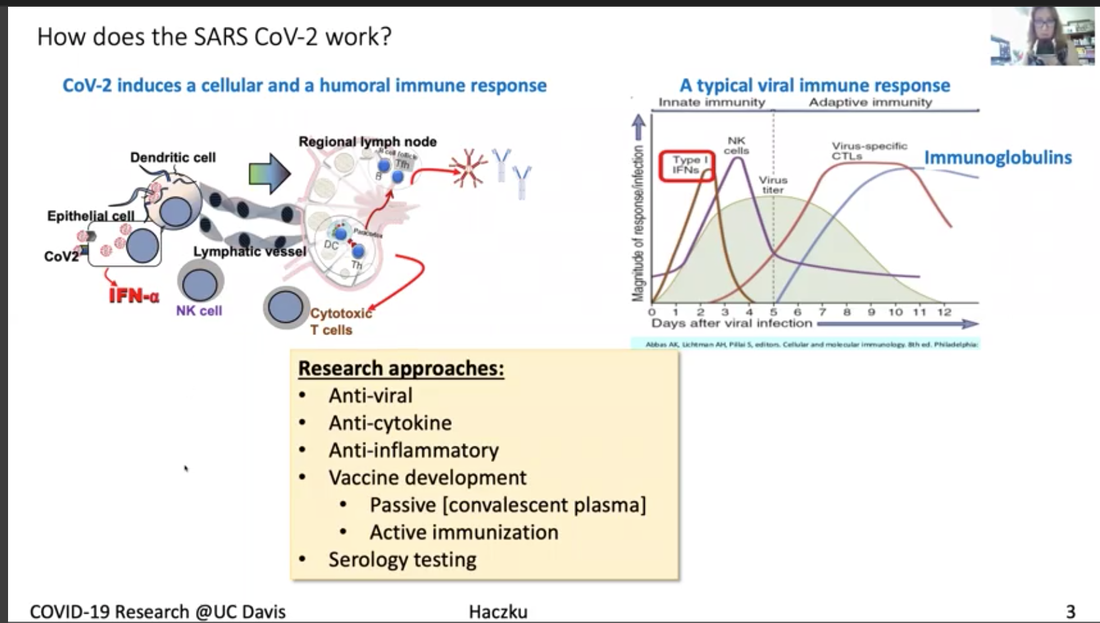
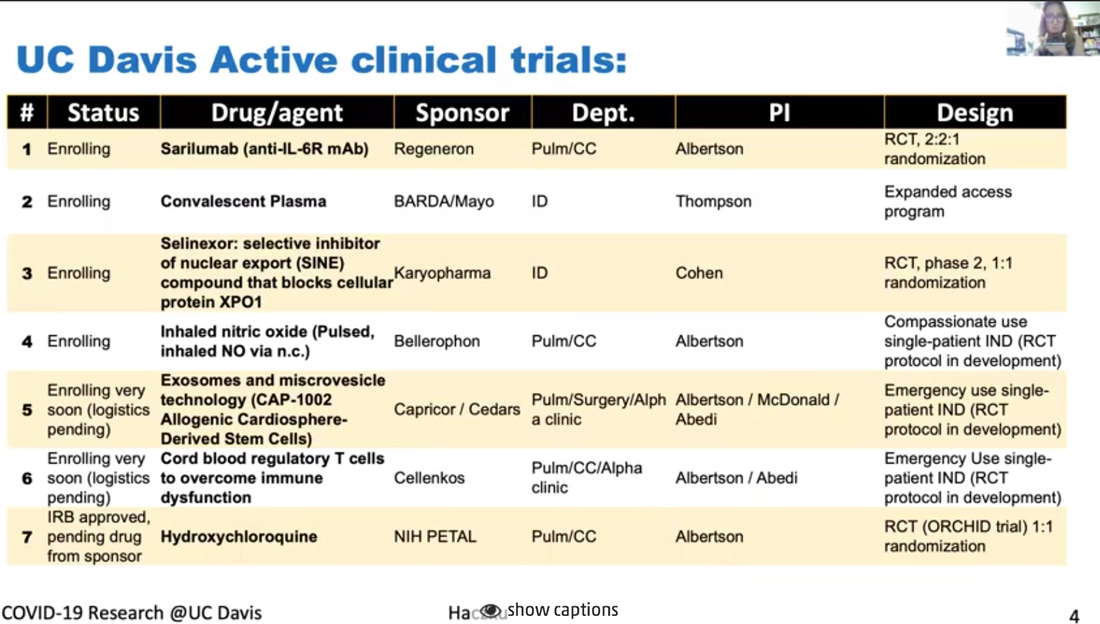
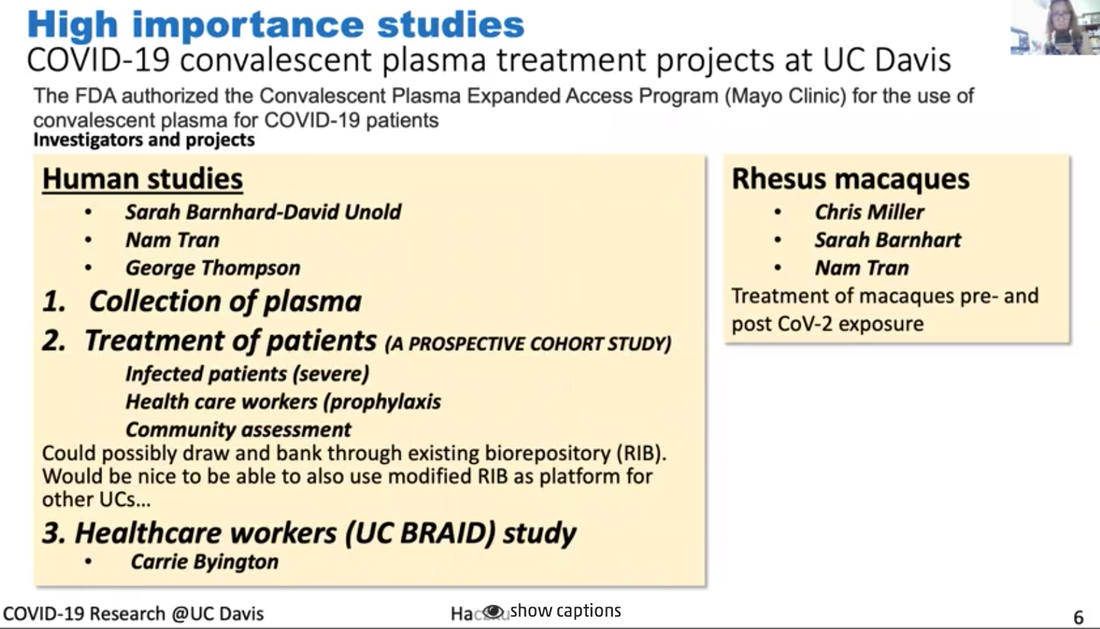
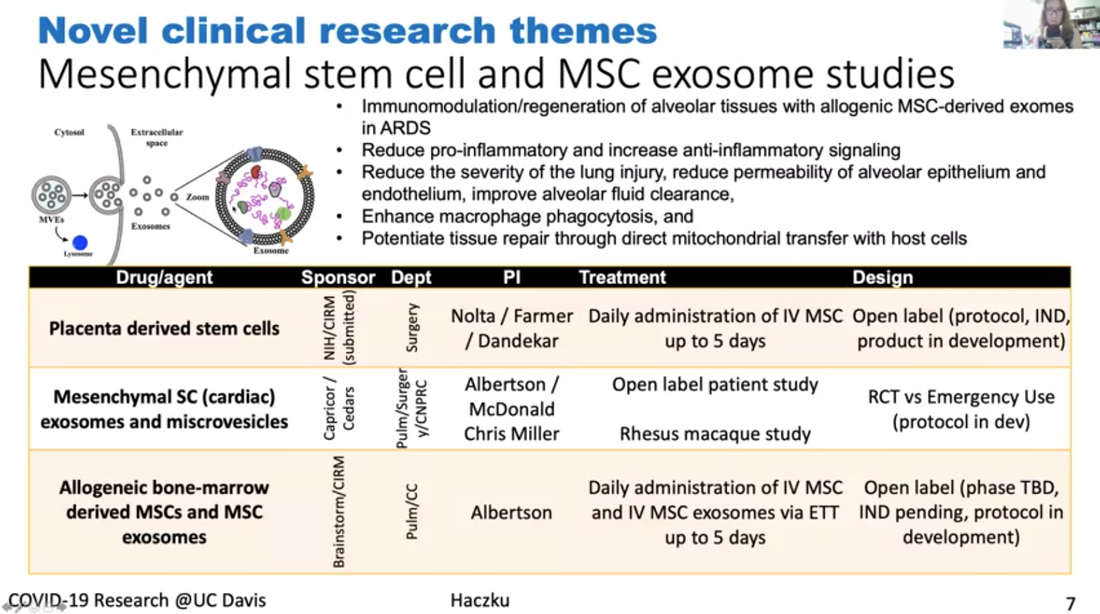
La Dra. Angela Haczku, es profesora de medicina aquí en la Escuela de Medicina de UC Davis y ella es una experta reconocida internacionalmente en inmunología pulmonaria. Es la directora del Centro Pulmonar de UC Davis y Decana de la investigación transnacional para la Escuela de Medicina. Está conectada al trabajo de salud de UC Davis con el COVID-19 y fue coautora de un articulo científico describiendo al primer paciente en EEUU que contrajo la enfermedad por transmisión comunitaria. La Dra. Haczku también está involucrada en las pruebas clínicas de tratamientos y herramientas diagnósticas desarrollándose en UC Davis y nos dará un tour de todos esos apoyos, es impresionante. *Introducción (arriba) fue realizada por el Dr. Mark Winey, decano de la Escuela Ciencias Biológicas en UC Davis. El video de este ayuntamiento está disponible con subtítulos en inglés y español aquí. Se puede encontrar un resumen de este Ayuntamiento, incluyendo las preguntas de los estudiantes, en este hilo de Twitter. Transcripción de la charla de la Dra. Haczku Primer caso de COVID-19 de transmisión comunitaria Es muy interesante porque es como un misterio médico. Habían síntomas como de resfriado, a finales de febrero, fue como el pico de la estación de gripe y fue a uno de los hospitales, su condición empeoró y decidieron transferirla a UC Davis. Y en UC Davis tuvieron que intubarla y la pusieron en Cuidado Intensivo, para comenzar a averiguar qué ocurría con ella. Tenía neumonía y la evaluaron por gripe y otras posibilidades infecciosas, pero todo salió negativo. Para entonces, cerca del final de febrero, los doctores sospechaban que podría ser enfermedad enigmática de coronavirus, que los medios hablaban de China. Pero esta paciente no tenía ninguna conexión con China. Y debido a esto, no sabíamos los criterios para examinar, en ese entonces solo 20 kits de pruebas existían para todo el condado, para todo el condado de Sacramento, el CDC tuvo que crear un criterio, muy estricto para muchos, para que se pudiera usar uno de esos kits. Pero la condición de la paciente siguió empeorando y amenazó su vida y la del equipo de nuestros médicos. Se insistió que la paciente fuera analizada por COVID-19 y finalmente el CDC aceptó y recibió su sangre para examinarla y resultó positivo. Y esto inmediatamente cambió los criterios de pruebas, porque se volvió evidente que una persona no necesitaba haber estado en contacto con personas obviamente infectadas y la difusión comunitaria de esta enfermedad era posible. Y la difusión comunitaria nos indicó que las personas asintomáticas también pueden transmitir y estar infectadas, no es obvio quien está infectado y quien no. No solamente el criterio de pruebas estaba cambiando, pero la FDA también permitió pruebas "in house" en los hospitales. Fue muy obvio que se transmitió a través de la comunidad y que una respuesta muy rápida se necesitaba. Lo que hicimos en UC Davis fue aislar el virus de el paciente, y lo que se hizo en Davis con las muestras fue llevarlas del hospital a una instalación BSL3, este virus se puso en un cultivo. Y luego ese virus se entregó para desarrollar pruebas, lo que permitió a muchos más pacientes sospechosos que fueran analizados, así se estableció el procedimiento. Y luego en UC Davis se compró un sistema automatizado de Roche, porque ese sistema, ahora nuestro sistema, permite analizar miles de muestras diariamente. Debido a esta enfermedad y el diagnóstico, se dedujo que no solo el CDC tenía que cambiar sus reglas, pero también la FDA cambió y permitió las pruebas en la población usando kits caseros (“in house”). Por lo que nada, el gobierno tenía estrictas reglas de pruebas y orden de refugiarse, una situación que, como ya saben, está muy bien. Y esto es para evitar lo que ocurrió en otros países. Lo que ocurrió especialmente en Italia en donde hubo mucha gente que se enfermó y muchos murieron. Y esta es la naturaleza aterradora de una epidemia, de hecho se volvió una pandemia porque cada país del mundo fue afectado debido a la naturaleza altamente contagiosa del virus. Aquí tengo (abajo) una conversación que el Gobernador Newsom, que trajo seis criterios para levantar la cuarentena draconiana establecida y, entre esas, es que tengamos la capacidad de monitorear y proteger a la comunidad con análisis, previniendo infecciones en gente en riesgo y la capacidad de desarrollar terapias. Esos tres puntos señalados están porque es es lo que hacemos en la Escuela de Medicina y todo UC Davis para resolver esta situación viral. Primero, me gustaría explicar un poco sobre como funciona este coronavirus (figura arriba). Tercero, no sé si pueden ver mi cursor, pero si no, pueden ver esta criatura circular, hay dos en la imagen, e interactúa en este espacio con la molécula ACE2 que sobresale de la membrana celular. Esta es la foto de la célula y la membrana celular con ACE2 que es una enzima. Es la "angiotensin converting enzyme 2" y sucede que es específica, cuando la enzima se expresa en la superficie de la célula y ocurre en una célula del epitelio respiratorio, ayuda a internalizar el virus. Es como un caballo de Troya. Una vez dentro de la célula, tomará control de los procesos del núcleo de transcripción y traducción. No solo se multiplica dentro de las células, sino que las destruye. Y como último grito de ayuda, esas células epiteliales moribundas liberan una tormenta de citoquina. Y esta tormenta de citoquina es una espada de doble filo porque el aumento en inflamación puede eliminar el virus, al mismo tiempo destruye los pulmones y suele resultar en un destino llamado Síndrome de dificultad respiratoria aguda, SDRA. SDRA el 50% es letal, y es causado por el influjo de granulación neutrofílica del sistema circulatorio a los pulmones, que asesinan tu sistema respiratorio. Descripción de la figura que se muestra arriba El virus no solo destruye el área, el epitelio, sino que también activa el sistema inmune, la inmunidad innata y adaptativa por las células dendríticas, con el otro sistema, que incluye los linfocitos T y B. La activación de los linfocitos B resultará en la producción de inmunoglobulina. Esta inmunoglobulina, como se ve en la gráfica a la derecha, se representan por esta línea azul, su producción aparece cuando la concentración viral baja. Al mejorar y se está recuperando del virus, la cantidad de inmunoglobulina aumenta. Este proceso se explotará con el desarrollo de la vacuna. Todo el sistema de funcionamiento del coronavirus tiene los pasos que describí y cada uno puede atacarse por terapia. Y un área es el atacar al virus mismo. Se les llama antivirales. Uno de esos es el remdesivir, el medicamento que escucharon en las noticias. También, en cuanto el paciente que fue diagnosticado con COVID-19, recibió remdesivir de Gilead en una noche, el paciente mejoró. Por lo visto, el remdesivir funciona al inhibir el coronavirus, así que es una buena terapia. También podemos atacar la tormenta de citoquina al inhibirla, de forma que no mate los pulmones al usar una terapia anti citoquinas. Y también la toma de anti inflamatorios, ya saben que el Tylenol o ibuprofen se toma cuando tenemos fiebre por infección viral. Y nos esforzamos mucho para desarrollar vacunas, en este momento no hay vacunas para el coronavirus, puede que tome algo de tiempo tener algo que sí funcione y proteja, lo que necesitamos hacer es desarrollar un sistema bueno de detección con serología, detectando la inmunoglobulina que les mostré aquí, representado por la línea azul en la gráfica. Actualmente, esta (figura arriba) es una lista de pruebas clínicas aquí en UC Davis en ICU, una de ellas es un anticuerpo monoclonal IL llamado sarilumab, ataca la tormenta de citoquinas, como les expliqué. Otro es el plasma convaleciente, se le da a los pacientes la inmunoglobulina de otras personas ya recuperados de la infección viral porque esa inmunoglobulina se piensa que confiere protección. Otro es el medicamento antiviral llamado Selinexor, que inhibe el transporte del virus adentro de la célula. Otra droga es el óxido nítrico inhalado, se ha mostrado que tiene un efecto antiviral, porque es un radical de estrés oxidativo. Hay células madre y exosomas y microvesículas derivadas de celulas madre que muestran efectos anti inflamatorios. Y también linfocitos T reguladores derivados de la sangre del cordón umbilical que mejoran las actividades híper inmunes. Finalmente, probablemente oyeron en los medios sobre la hidroxicloroquina, ahora está siendo verificada en pruebas clínicas apropiadas. Aquí indico algunos estudios (figura arriba). Y quiero recalcar de nuevo que la serología es la detección de las inmunoglobulinas, es una parte muy importante para determinar que una persona tiene la infección o la ha tenido y desarrolló inmunidad, también si la persona que fue vacunada responderá a la vacuna con inmunidad protectora. Tenemos mucho apoyo para este estudio aquí en UC Davis. También mencioné el uso de las inmunoglobulinas que podemos tomar de pacientes ya recuperados de la infección viral y, tras la recuperación, su suero o plasma contiene estas inmunoglobulinas protectoras, y este tratamiento de plasma fue aprobado por la FDA desde un principio para tratar a pacientes graves que no tuvieran otras alternativas de tratamiento. Y actualmente tenemos una prueba clínica en curso. Se le llama de forma compasiva. Estos pacientes en la ICU reciben plasma convaleciente, pero también hay un estudio en el que infectamos macacos con el coronavirus. Los macacos también son susceptibles al virus y vamos a hacer pruebas para ver si el plasma convaleciente protege a los animales de la enfermedad severa. Finalmente, quería mencionar este estudio o estudios (figura arriba), hay muchos de ellos en curso usando las células mesenquimales, y microvesículas o exosomas derivadas de células madre. Se mostró que estas células madres no solo reducen los procesos de proinflamación y aumentan las señales anti inflamatorias, sino también reducen el daño que se realizó al epitelio respiratorio y también al endotelio de vasos sanguíneos. Pueden tener efectos útiles de inmunidad y caza en los macrófagos. Pueden aumentar fagocitosis de los macrófagos. La fagocitosis es muy importante para remover daños así como remover las partículas virales. Y a través de un mecanismo se mostró que estas células madre y derivados de células madre aumentan el proceso de reparación que se necesita para restaurar la homeostasis del tejido tras la inflamación causada por la infección viral. Tenemos tres de estas pruebas en curso en este momento. Esperemos que estas pruebas resulten en nuevos descubrimientos y algunos de los tratamientos en los que estamos trabajando. El remdesivir está entre ellos y en pruebas rigurosas mostró tener efectos beneficiosos. Es una opción para pacientes gravemente afectados. Pero por ahora, la mejor opción es quedarse encerrados y permanecer en un lugar mientras la infección siga siendo una amenaza. Transcripción de las preguntas de los estudiantes P: Creo podríamos iniciar con algunas preguntas de los estudiantes, creo que gira alrededor de la confusión entre la idea que querías una respuesta inmune para proteger del virus. Pero por otro lado, hay problemas con mucho de la respuesta inmune. ¿Puedes explicar un poco de eso? Creo que la pregunta en específico tenía que ver con IL-6 siendo una citoquina inflamatoria. ¿Por qué inhibirías eso? Muy bien. Yo creo que todo está en el momento y, si pudiera volver a mi presentación (figura arriba), porque ilustra este dilema, en la que les mostré que había una producción de inmunoglobulina, sigue el camino de la infección y la activación del sistema inmune. El IL-6 se libera por células inmunes altamente activadas, macrófagos y las células T, así como las células epiteliales. Entonces, si ven el punto más a la izquierda, se ve la etapa temprana de la infección y, en la línea de tiempo, está el primer pico, dice interferón de tipo 1, que es el interferón alfa y el interferón beta. Y son citoquinas inflamatorias muy altas. Son liberadas por las células epiteliales y células inmune innatas, incluyendo las célula dendríticas. Eso es necesario porque las citoquinas, alertan el sistema inmune a que despierte, como si dijeran: "¡Despierta, despierta! Tienes que trabajar", así que las células immunes dicen "apresúrense hacia la infección", y tratan de hacer su trabajo. El trabajo es, para las células dendríticas, es fagocitar, recoger las partículas y la parte muerta de la célula epitelial que contiene los componentes virales. Ya saben que todas las proteínas están hechas de aminoácidos o bloques pequeños llamados péptidos. Para educar tu sistema inmune se presenta esta guía de antígenos, péptidos, a los linfocitos T. Ese proceso ocurrió aquí, en el nodo linfático regional. Pueden ver que titulé esta estructura de aquí, en forma de una habichuela, este es el nodo linfático regional. Cuando tienes la infección viral, cuando tocas tu cuello, se sienten los nodos linfáticos prominentes, porque comienzan a trabajar. Lo que sucede en esos nodos linfáticos, las células dendríticas presentan el antígeno a los linfocitos T y los linfocitos T colaboran con los linfocitos B para producir estas inmunoglobulinas. Y este proceso es altamente fomentado por la IL-6. Cuando hay una IL-6 en la mezcla hay una producción rápida de inmunoglobulinas. ¿Por qué inhibir en esta situación? Si pueden mostrar la diapositiva de antes (figura arriba), se los explicaré. Vean el dibujo que puse, la IL-6 es una citoquina central que promueve el influjo de granulocitos neutrofílicos. Nuestra sangre está llena de granulocitos neutrofílicos en todo momento. Si ves tu número de glóbulos blancos, es esencial en nuestra vida que tengamos entre seis a ocho millones de células por microlitro, glóbulos blancos por microlitro. Y la mitad son todos granulocitos. Asi que están dentro de nosotros, pero lo que sucede cuando la IL-6 se libera en los pulmones es que se le ordena a los granulocitos que vayan a los pulmones y lo que hacen en respuesta a dejar la circulación es que se vuelven extremadamente activos. Luego liberan sus enzimas, esas enzimas se comen el tejido pulmonar, es como World War II, pero liberando bombas atómicas, es lo que hacen estas granulaciones neutrofílicas. Se ven muy bonitas cuando las tomas de la sangre, están apacibles y desactivadas. Pero se vuelven violentas al activarse y de hecho son las que te matan. Y al mismo tiempo son muy importantes porque, bajo circunstancias normales, si TE pinchas el dedo con una astilla y tienes una infección bacteriana o tienes cualquier clase de infección estos neutrófilos llegan y se libran de eso. Bajo circunstancias controladas, estas células son muy útiles. Pueden considerarlos buenos soldados que se vuelven malos cuando hay un virus así. Y luego con la IL-6 alrededor los enloquecerá y los hará extremadamente peligrosos. Para controlar la situación la IL-6 puede retirarse de la ecuación y eso hace que la inflamación este más controlada. P: Otras preguntas relacionadas a eso son ¿Por qué algunos pacientes no experimentan una tormenta de citoquina? Y había una pregunta sobre niños infectados, pero obviamente sin los mismos síntomas. ¿Hay algún indicador de que algunos pacientes serán más sensibles a la tormenta de citoquina? Sí, diré que hay muchos componentes distintos en este sistema, no solo consiste en si eres más sensible al efecto de la IL-6. Sino de si respondes al virus con una respuesta inflamatoria mayor. Lo que sabemos de la inflamación, en realidad puedo hablar de eso por 24 horas, incluso más, pero trataré de condensarlo a una respuesta corta. La inflamación es importante, como expliqué, necesitamos tener la respuesta inflamatoria. Porque nos protege de invasores externos, virus, bacteria, hongos, cualquier cosa, sin embargo, en circunstancias normales se detiene. Hay mecanismos que amplifican la inflamación, se llaman pasos pro inflamación, que incluyen la liberación de la IL-6 y hay varias citoquinas distintas, TNF alpha, IL-1 también quimiocinas, IL-8, es importante que se liberen en minutos, si no es que horas; una prostaglandina, leucotrienos, en cinco minutos tu cuerpo tiene un aumento en esto. Y son cascadas pro inflamatorias. Una vez que la inflamación llega a su máximo, los mecanismos anti inflamatorios, como inflamación protectora de resolución, que resuelve las moléculas que entran en la ecuación, lo que hacen es atarse a las células que liberan esos mediadores y apagan la liberación. He estudiado esto por 15 años, la proteína surfactante D, es una molécula protectora derivada del epitelio, liberada en los pulmones. Estamos llenos de la proteína surfactante D en nuestro sistema. Cuando la proteína surfactante D es apropiada y esta en el ambiente, va a apagar la inflamación y recibirás una buena eliminación viral. Tal vez te sientas un poco cansado, un poco enfermo, pero después del tercer día estarás bien y listo para regresar a trabajar. La híper inflamación sucede, luego hay una deficiencia en esos mecanismos anti inflamatorios. Por ejemplo, si hay una mutación en una de esas moléculas, hay dificultad controlando la inflamación. Y es un mecanismo interesante, para la gente es difícil de imaginar, porque se cree "La inflamación aparece y se va". No, no desaparece, tiene que ser suprimida activamente y tenemos un maravilloso proceso para hacer eso. Las moléculas como TGF beta y la IL-10 producidas por los linfocitos T, que también se usan terapéuticamente, que mencioné tenemos una prueba clínica usando eso, también suprimen la respuesta inflamatoria. P: Creo que algunos estudiantes se interesaron en la respuesta humoral de los anticuerpos. Una pregunta es, ¿cómo se presenta el COVID-19? Mencionaste algo de eso al entrar a la célula. Entonces, va al compartimento endocítico, ¿qué células presentan ese virus? ¿Eso se conoce? ¿Y cuáles son los anticuerpos más importantes? Sí, las células dendríticas presentan el virus. Son las células profesionales presentando el antígeno y son las que son muy importantes. Expresan esos receptores cuando aumentan esos complejos moribundos que dicen, y los virus, una vez están llenos y maduros, hay muchos de estos receptores pequeños, son como las ruedas de un vehículo, que los impulsan a los nódulos linfáticos regionales donde pueden presentar los antígenos al sistema inmune adaptativo, a los linfocitos T. Y al presentarse, esos linfocitos T se vuelven muy activos y comienzan a interactuar con los linfocitos B, los cuales producen inmunoglobulinas, entre esas, la más importante es la IgG. Toda la producción de inmunoglobulina comienza con la conmutación de línea germinal y esa combinación con IgM es la primera. Y eso se volverá IgG en la presencia del interferón gamma. Por lo que IL-6 interferón gamma promueve la producción IgG. P: Y supongo que parte de la pregunta que tengo es, ¿cuánto dura la respuesta de inmunoglobulina tras la infección?, en otras palabras, ¿cuánto tiempo estarías protegido? Tal vez puedas hablar un poco sobre memoria, así como niveles IgG. Esa es la pregunta de los $60 millones. No es de $60,000, es de $60 millones, o $600 millones, no lo sé, porque algunos antígenos, cuando te inmunizan contra algo en la infancia, duran hasta que mueras. Tu vida entera. Algunos antígenos como la influenza, se tienen que recibir cada año, porque dura una estación y luego será uno distinto. ¿Cuál es la situación con el coronavirus? No lo sabemos aún. Y eso es lo aterrador, sí. P: Había una pregunta sobre usar terapia de anticuerpos, así que mejorando el objetivo de los anticuerpos humanos quiméricos, la pregunta abordaba si pudiéramos bloquear la entrada a las células usando algunos anticuerpos y usando tecnología de anticuerpo monoclonal, ¿es algo que sepas si está siendo explorado o pensado en este momento? Sí, los anticuerpos monoclonales, son maravillosos pero no son la clase de anticuerpos del plasma convaleciente. Los anticuerpos monoclonales se sintetizan para atacar varios componentes de la cascada inflamatoria, como la IL-6 que ya expliqué. Pero pueden atacar otros, como atacar la IL-1, se pueden atacar otros componentes malos que no quieres que se descontrolen. Eso hacen los anticuerpos monoclonales. Monoclonal significa que ese anticuerpo particular puede reconocer solo una cadena de aminoácidos, un solo péptido, ese es el péptido que se uso originalmente para inmunizar el linfocito T y el linfocito B. Y todo eso se hizo en una placa Petri. Se le llama clonación, porque se clona exactamente la misma celula una y otra vez. Esos son los linfocitos B, que proliferan y producen solo este anticuerpo. Naturalmente, cuando llega la infección viral, esto no sucede. El perfil de inmunoglobulina que los linfocitos B producen atacan distintos componentes de péptidos de la proteína del virus. No conozco el peso molecular de la cápside vírica y del núcleo, porque es enorme. Y tiene muchos componentes proteicos que nuestro sistema inmune usa para generar inmunoglobulina en su contra. Al tener este plasma convaleciente, la sangre que tomes de otras personas que vivieron esta infección, contiene una mezcla muy variada de inmunoglobulinas, esta mezcla de inmunoglobulinas funciona muy bien porque estas inmunoglobulinas pueden adherirse a distintas partes del virus. Lo que hace este mecanismo es que ayuda a remover las partículas virales y el virus por fagocitos como macrófagos y células dendríticas Y ellos ayudan, a limpiar y eliminar esos virus, así funciona el plasma convaleciente. P: No sé si hice justicia a la pregunta del estudiante. Este estudiante preguntó eso porque escuchamos una información sobre los huéspedes de reserva, los animales que eran huéspedes al coronavirus, siendo inmunes, creo que la pregunta trataba de si podíamos tomar ventaja de sus anticuerpos monoclonales para generar anticuerpos terapéuticos, lo que parece una idea genial, pero tal vez no una fácilmente abordable. Sí, esa es otra pregunta de $60 millones, pero creo que vuelve a mi explicación sobre la protección natural anti inflamatoria y el mecanismo de defensa pro-huésped. Imagina, yo estudio enfermedades crónicas inflamatorias, como asma y EPOC, lo que esas enfermedades nos enseñan es que necesitamos tener un sistema inmune bien tonificado, como un buen músculo, nuestro sistema inmune. Es un poco como ir al gimnasio, te ayuda en tu salud general, te sientes mejor, eres más fuerte, menos propenso a fallas, y así sucesivamente. Es lo mismo con el sistema inmune. Mientras el sistema inmune envejece o tienes otras comorbidades, como diabetes, obesidad, todas dañinas a tu sistema inmune, vas a tener dos clases de deficiencias en el sistema inmune. Por un lado, tus sistema inmune pierde su capacidad de encargarse de invasores extranjeros, que se realiza por la fagocitosis en las superficies mucosas que se exponen y, por otro lado, pierdes la capacidad inmune de producir esas moléculas anti inflamatorias, por lo que cada vez que tienes una infección pequeña, obtienes una enorme respuesta inflamatoria. Eso puede ocurrir naturalmente al envejecer, así que siempre eres más híper inflamatorio y más susceptible a la infección. Si eres más joven, tus sistema inmune también es más fuerte y probablemente tan fuerte como hierro. Por eso pueden recibir el virus pero no enfermarse. Y también es una cosa filosófica, así es como los virus y agentes infecciosos sobreviven. No matan al huésped. Es como una película de ciencia ficción aterradora. Los mantienen vivos, de acuerdo. Imagínate si el coronavirus fuera tan mortal que matara a cada criatura viva y a la humanidad. Sería... El virus se estaría asesinando así mismo. Ellos no quieren eso. El virus necesita que el huésped siga vivo. Hay muchas criaturas parasiticas que necesitan que sigamos vivos. De hecho, no los llamamos parásitos, hay aproximadamente 100 trillones de microbios viviendo dentro de nosotros en todo momento. 100 trillones. Estamos llenos de ellos. Recomiendo que si tienen la oportunidad en algún momento, tomen una muestra de sus bocas y lo pongan en una placa, necesitarán verla bajo el microscopio. Quedarán horrorizados, porque es un pantano. Tenemos un pantano viviente en nuestra boca, en los ojos, en oídos, en todos lados, estamos llenos de eso. Ves, estas criaturas viven dentro de nosotros, viven con nosotros e incluso diría que las necesitamos, porque suelen ser las que mantienen al sistema inmune ejercitado. Es como estar jugando a tirar la cuerda, entre las criaturas extranjeras y la policía inmune, si tienen un buen equilibrio, hay paz. Y si ese equilibrio se rompe por algo, como un colapso nervioso, una situación de estrés y tienes un brote en la piel, comienzas a tener diarrea y dolor de estómago, esa clase de cosas. Es porque tu sistema inmune y tu microbioma comienzan a salirse de control. Desafortunadamente estas criaturas de trans-especies no están acostumbradas a una criatura como esta, el COVID, SARS CoV-2. Es la primera vez que ven el COVID y por eso golpea a algunos horriblemente. Perdón, fue otra vez una explicación larga, pero espero que entendieran. Pero probablemente pueden gritar si no entienden, me encantaría explicarlo mejor o más. P: El estudiante preguntaba de una infección subsecuente, si te infectaste y luego te reinfectaste, ¿sería leve o grave? Es como con la influenza, ¿cuál sería el caso? ¿Cuál es tu opinión? Dra. Haczku- Sí, primero recordemos que nunca, que la humanidad nunca tuvo una pandemia de coronavirus. Antes había pandemias de gripe, con gripe estacional, nunca el coronavirus. Esta es la primera estación con coronavirus. Mi respuesta a esto es, no, no lo sé. No sé si estabas... Si te contagias ahora, si estarás protegido la siguiente ocasión, no lo sé. A veces cuando estas infectado con el resfriado común y el coronavirus también es responsable, una clase distinta de coronavirus es responsable del resfriado común. Te puedes contagiar al principio del invierno y luego otra vez al final del invierno, asi que dos veces, no hay inmunidad ahí. Para la gripe, hay inmunidad parcial, lo que es interesante y aterrador, porque desarrollamos vacunas contra la gripe por casi 25, 30 años ya. Y, no es perfecta. A veces funciona, a veces no. Y no sabemos que estamos haciendo. Nosotros, me refiero a los inmunólogos en general. Pero tal vez haya expertos con mejores ideas y en UC Davis se han estudiado los coronaviruses y está el profesor Niels Pedersen, él estudió los coronavirus por 50 años en toda su carrera en gatos. Y de hecho el estaba investigando una enfermedad felina letal causada por un coronavirus similar a este actual. Y hace unos años, él fue quien intentó el remdesivir, el medicamento anti viral y encontraron que sí curaba esta enfermedad felina letal en gatos, y casi todos los gatos en la prueba clínica mejoraron después de usar el remdesivir y en ese entonces usaban remdesivir para el ébola, tratando de curarlo, pero no funcionó bien. Investigadores en China usaron macacos, y leyeron su artículo científico y decidieron probar el remdesivir y se sorprendieron al ver que el remdesivir mejoró a los monos, eso fue el diciembre pasado y Gilead inmediatamente comenzó a desarrollarlo en pruebas clínicas. Tuvieron muchas sobras del ébola y por eso pudieron lanzar muchas pruebas clínicas para mirar a los pacientes. Y uno de los primeros salio hace unos días cuando Antony Fauci anunció que dio positivo. Así que esta funcionando. Más allá de eso, no sabemos si te vuelves inmune, no lo sabemos, tal vez el plasma convaleciente, tal vez eso, pero no sabemos eso tampoco. Dra. Haczku- Y vi que algunos preguntaban sobre ACE2 y ACE2 se expresa en todas partes. Y es una buena pregunta, porque yo pensaba también en eso. Se expresa en todas partes y, aún así el coronavirus entra a traves de nuestro tracto respiratorio. Incluso si el coronavirus entra por el tracto digestivo, es una infección oral fecal. De hecho, ataca tu tracto respiratorio. Esa es una muy buena observación, y no sé porque ocurre eso, sería bueno saberlo. Moderador- Asumo que es lo mismo para otros coronavirus, usan el ACE2 para ganar entrada a las células, ¿no? Dra. Haczku- Sí, y no solo los coronavirus, pero incluso la influenza. Y hay otro receptor, el TMPRSS, pueden buscarlo, es uno similar. El TMPRSS y ACE2 también trabajan juntos. Esos son los dos receptores conocidos para el SARS-CoV-2. Pero no son exclusivos, pueden también estar en otras partículas virales. Así fue como nosotros evolucionamos... No sé porque la naturaleza nos permite a nosotros, pobres mamíferos, poder tener virus que nos ataquen. No entiendo cual es el propósito de eso y es horrible, pero así es. Tenemos suerte de que el coronavirus no mato a toda la raza humana, pudo matar a todos, pero no lo hizo. Al menos aún no. P: Tal vez virologos y inmunólogos no están seguros todavía, no lo sé, pero tengo curiosidad sobre como algunas de las conexiones al ACE2 se relacionan con esta clase de fisiología celular que se conecta a las proteasas dentro de la célula que son importantes para liberarla. Me pregunto si eso tuvo algo que ver con el ciclo de vida viral, sé que hay papeles que parecen indicar eso, pero me preguntaba cual es tu perspectiva. Sí, creo que el virus... Para que el virus entre necesita desprenderse de la parte unida a la enzima. Es el sitio que atrapó al virus y luego puede llegar a la célula. Desafortunadamente, esto es función enzimática, y algunas de nuestras enzimas, algunos de estos virus se apropian de estas enzimas y procesos humanos para atacarnos para hacerse invisible ante el sistema inmune. En cuanto un virus infecta una célula, se vuelve... Mientras la célula siga viva, se esconde del sistema inmune porque las células inmunes, cuando analizan el área, ellas solo buscan afuera... Es un poco como la policía cuando revisan las calles, solo pueden ver afuera, no pueden ver lo que sucede dentro de la casa. Y es lo mismo con el virus. Sin embargo, el sistema inmune desarrollo dos tipos de células. Una es el CD8 linfocito T que tiene la clase MHC1 parte de reconocimiento del CD8 y lo que puede hacer es reconocer la clase MHC1 en las células infectadas por el virus. Es casi como una alarma. Un sistema de ayuda que cuando el virus infecta la célula se expresa la clase MHC1 y básicamente es una sentencia de muerte porque estas células son citotóxicas y la otra célula es la célula asesina natural, esas células asesinas también están diseñadas a llegar a matar células virales infectadas. Esos dos tipos de células tenemos y protegen de los virus que están dentro de nuestras células, pero cómo funcionan es matando a esas células. Es malo para la célula infectada. P: Quería encontrar un poco de esta idea, entre las dos clases de rutas para terapias, hablan sobre usar, ya sea desarrollando vacunas y antivirales para detener virus y detener infecciones o reducirlas. Por un lado, esta está clase de enfoque anti inflamatorio, me pregunto como ves el equilibrio entre esas dos rutas, son algo que debemos buscar con vigor equitativo con ambos, ¿o hay alguna prioridad aquí? Con respecto a la investigación, hacemos muchos anti inflamatorios. Es decir, por hacemos me refiero de la humanidad, tenemos muchos fármacos anti inflamatorios. Esos fármacos pueden readaptarse a tratar si recibes una inflamación sin control durante la infección viral. Con respecto a los enfoques antivirales, la experiencia con el coronavirus, con... Por ejemplo, el remdesivir claramente muestra que el enfoque específico de virus, desafortunadamente, no es fácil. Hay que encontrar un enfoque específico para el virus. Y el remdesivir parece ser específico al SARS-CoV-2. No sé si alguien preguntó aquí si funciona para el SARS original también, no puedo recordarlo, pero originalmente creo que encontraron que funcionaba en algunos coronavirus, tal vez in vitro, desafortunadamente no con el ébola, que también es un coronavirus. Parece que este tratamiento, aunque atacan la biología viral general, hay algunos virus más sensibles que otros. Así que creo que requerirá mucha experimentación para deducir cual será el talón de Aquiles para el coronavirus, entonces podremos atacarlo finalmente. Moderador- La respuesta es tomar la ventaja de los medicamentos que ya tienen para tratar de reducir el impacto en pacientes mientras a la vez se buscan diferentes enfoques contra el virus. Dra. Haczku- Sí, claro, pero es mejor prevenir que ocurra la infección. Y, aunque es horrible estar encerrados en confinamiento solitario y enloqueciendo a todos, desafortunadamente es lo único que tenemos ahora para la prevención, así como el distanciamiento físico, usar máscaras y lavarse bien las manos, esa clase de cosas, y no tocar superficies comunes o usar guantes, todo eso. Desafortunadamente, hay que ser muy conscientes y vigilantes y tener la intención de evitar infectarse, porque no sabemos... Con este virus, no sabemos lo que pudiera ocurrir si te infectas. No es como si un niño tuviera una infección leve con esta enfermedad, y sus padres deciden si es mejor ponerlos juntos una vez que uno la tenga, para que la superen al mismo tiempo. Porque eso les dará inmunidad y, como es leve, no los matará. Pero esto es difícil de predecir. De vuelta a la primera paciente, en la gripe se sabe que si es menor de dos años hay una susceptibilidad alta, y a la edad de 65, 70, también son muy susceptibles a la gripe. Al ver nuestras estadísticas, cada día que nos envían por email del hospital, era aterrador que el rango de 35 a 50 de edad en la población fuera la mayoría... La mayoría de los pacientes eran de ese rango de edad, no del rango de 65. Y con niños, creo que, al menos en UC Davis, había solo un niño, pero hubieron varios que también fueron afectados gravemente. Nuestra suposición de como las infecciones e inflamación funcionan en otros casos tal vez no apliquen a la enfermedad del coronavirus y necesitamos aprender mucho sobre esto. P: En tu última respuesta mencionaste un poco sobre el rango de personas afectadas y como son afectadas. ¿Pero cuántos pacientes has visto? ¿Has visto algunos resultados inusuales? ¿Han habido nuevas historias sobre cosas inusuales, derrames en personas de la mediana edad? ¿Cómo ha sido tu experiencia clínica? Disculpa, creo que mencioné en el correo que no soy una médico con licencia. Soy médico por capacitación, pero no trabajo en ICU. Entiendo un poco sobre lo que ocurre y puedo comentar desde esa perspectiva, pero no de primera mano. Sí, en efecto, muchos de los pacientes tuvieron problemas de coagulación y es terrible porque, cuando tienen la tormenta de citoquinas y una inflamación que se salió de control, puede interactuar con la cascada de coagulación y, en esta situación, la cascada de coagulación se descontrola. La coagulación también es un buen sistema. Tiene que ser inducida. Probablemente sabes que, al cortarte la piel, la sangre sale y, tras un tiempo, el sangrado se detendrá y así este sistema de coagulación inicia y llega a un pico y tiene que detenerse. Y luego tiene que eliminarse, es una cascada compleja. Similar a la cascada del sistema del complemento. No indagué en esto, pero una manera para las células fagocíticas activarse por inmunoglobulinas esa través de activación del sistema del complemento. Ambos sistemas, el de complemento y coagulación entran en juego, ambas involucran muchas proteínas, es como una reacción en cadena. La activación de una proteína lleva a la activación de la otra llevando a una reacción en cadena, amplificando el sistema, pero también ayuda a que el control sea implementado. Cuando ocurre la coagulación, no hay control. Se ha salido de las manos. Todo se activa a la vez y todo se consume. Se tiene una coagulación inmediata que agotó todos los anti coagulantes en tu sistema, así que no hay forma de detenerla. Así que terminas es con este coágulo pequeño que también es altamente pro inflamatorio. Y lo que hacen es que van a tus vasos sanguíneos pequeños, los capilares en tu cerebro o donde tengas capilares y los bloquean. Y lo que hace ese bloqueo es producir infartos. ¿Por qué sucede esto con este virus? No se sabe. En el caso de influenza, también hay cascada de coágulos y otras situaciones altamente inflamatorias. Se ve que se puede tener estas infusiones en la piel del paciente y que hay coágulos visibles, es temporal y se van si mejoras, pero es muy difícil, si no imposible, de tratar. Y eso, preguntaste lo de primera mano, como estoy incluída en la cadena de emails de los médicos de ICU, ellos... Es terrible, es bien frustrante. Deberían haber anti coagulantes? o nosotros deberíamos promover la coagulación? no se sabe como interferir cuando un sistema se descontrola y todo sucede a la vez, en lugar de paso a paso. P: Con respecto a volver al trabajo, ¿revisaremos a todos por sus anticuerpos? ¿Cuál es tu perspectiva como inmunóloga? Como inmunóloga, definitivamente creo que la revisión de anticuerpos puede ser una forma práctica, pero primero hay que desarrollar un sistema de revisión que funcione, que sea muy bueno detectando. Creo que ya hay algo disponible. Pero, lo segundo, hay que saber a quien revisar y como. Hay que saber como interpretar el perfil de inmunoglobulina que recibimos del paciente. ¿Qué significa si hay mucha inmunoglobulina? ¿Qué significa si tienes menos inmunoglobulina? ¿Va en aumento o baja? o cuanto tiempo la inmunoglobulina durará en la circulación? Creo que hablamos de eso antes. Pero creo que aún hay formas disponibles de hacer eso. Segundo, hay que lograr que el distanciamiento físico dure un tiempo. También estoy en el task force de vice cancilleres y la Escuela de Medicina, para trabajar con las guías, porque no queremos que todos se confundan y no sepan que hacer. Es mucho más fácil si se reduce a una lista de algunos puntos que fácilmente se siguen para protegerse. Aún no es tan fácil, pero habrá una fase de restauración y, ahora, como el número de casos positivos ha comenzado a bajar... Y creo que era ¿en el condado de Sacramento? Sí, fue ahí que llevaron muchos reglamentos, tratando de reducir la situación del bloqueo. Pensamos muy duro sobre como volver a la normalidad. Por ejemplo el trabajo clínico, obviamente, necesitaría proceder y, tal vez, algunas partes de la investigación clínica. Esas consideradas investigaciones esenciales, se les daría la luz verde más fácilmente que otros trabajos. Ademas no queremos una situación donde todos de pronto volvieron al trabajo y hay fiestas de nuevo. Puede haber una posibilidad para infecciones en grupo y no queremos tener una situación donde el ICU esté sobre cargados y no les puedan dar cuidado apropiado si se enferman, eso sería muy trágico. Creo que las autoridades y personal de hospitales están muy preocupados al respecto. Por eso tienen que ser paso a paso. Cuando pasará, no se aún, ahora mismo estamos en fase uno y el aislamiento sigue en efecto. Creo que hay que leer las noticias y ver que sucede, para empezar; lo segundo es que creo que nuestro vice canciller está actualizado y está muy metido en esto, queriendo informar a toda la universidad. No hay que preocuparse de que la orden de refugiarse haya sido levantada, y no sabríamos al respecto por toda una semana, no ocurrirá y sabrán al respecto en la misma hora una vez se levante. Creo que hay que seguir las indicaciones de las autoridades. Es lo mejor. Una vez que tengamos el reglamento, sugiero imprimirlo o reducirlo a muy simples puntos y fácil de seguir y hacerlos pósters en puertas para que los estudiantes que vengan puedan fácilmente ver eso. Y eso ayudaría a la prevención y evitar infectarse. P: Sé que muchos trabajadores de la salud fueron expuestos al COVID-19. ¿Nadie ha rastreado reinfecciones o si los anticuerpos que se generaron protegen o no? Porque creo que es una de las cosas que a todos nos gustaría saber. Sí, es una pregunta en la mente de muchos. Y creo que esta última semana tenemos mucha disponibilidad de pruebas para inmunoglobulinas, todos los trabajadores de la salud pueden ser analizados de forma gratuita. Eso puede informarnos a todos sobre si se sabe si ya superaste la enfermedad o si te enfermaste de nuevo, ya sea que estés enfermo de lo mismo. Hasta ahora no he visto ninguna publicación sobre esto, tal vez algunos pocos reportes fueron emitidos a los medios diciendo que alguien se infectó dos veces, pero no sé si se puede creer eso. Solo podemos acudir a la literatura de esto porque esta clase de estudios siguen en curso por un tiempo. Y estaba este mecanismo de publicación, creo que son BioRX, o algo así. Emitió tres investigaciones que publiqué. Sí, perdón, pero no me gusta leer mucho, nada pre revisado porque, quien sabe, y no quiero confundir mi mente. Pero a veces investigaciones en la revista Science y Nature se publican en archivos antes de publicarse en esos diarios de alto impacto y es algo que puede revisarse. También tenemos un buen canal de Slack, no sé si todos ustedes tienen uno. Si no, se los recomiendo, porque está llenísimo de información diaria y, de hecho, es la razón por la que me gusta, porque tiene personas en altas áreas de investigación. Ellos comparten boletines de información de manera simple. Hubo una cadena de emails o mensajes, ya sea de email o de Slack que revisaban una investigación y, si la hubiera leído, pensaría que era un estudio interesante. Y aquellos que son expertos aquí, en UC Davis, lo demolieron totalmente. Dijeron que era un montón de basura. Fue algo interesante. Es otra razón por la que deben unirse al canal de Slack y a veces entrar ahí y revisar la información porque no solo la leen, la revisan para ustedes. Es algo bueno. P: ¿Hablas del canal de Slack UCD Covid-19 para UC Davis? Dra. Haczku- Correcto, sí. UCD-COVID-19 en UC Davis Slack. No solamente el de UC Davis, hay un canal compartido por otras UCs, UC Berkeley y también el consorcio Bay Viral, que es un importante consorcio de virólogos. Pueden ir y hablar con ellos también. Moderador- Gran recomendación en caso de que nuestros estudiantes no tengan suficiente para estar actualizados, pueden cavar el canal de Slack.
1 Comment
|
AutoraEsta pagina, las transcripciones y las traducciones fueron compuestas por nuestra científica postdoctoral Alexandra Colón-Rodríguez, PhD. |